 Udruženje vetrinara praktičara Srbije - UVPS
Udruženje vetrinara praktičara Srbije - UVPS
Monitoring tokom anestezije
Autor:
Robert Trujanović DVM Katedra za anesteziologiju i perioperativnu intenzivnu negu, VetmedUni Vienna, Austrija
Kratak sadržaj: Povećanje broja i kompleksnosti hiruških zahvata u veterinarskoj medicini, kao i sve duži životni vek naših pacijenata, pa samim tim i veći broj patoloških stanja, doveli su do toka da monitoring sada predstavlja nezaobilazan i krucijalan deo anestezije. Monitoring omogućava kontinuirano praćenje vitalnih parametara pacijenta, a pre svega parametara kardio-respiratornih funkcija. Postoji monitoring sa aparatima, kao i klinički, bez njih. Rutinski monitoring treba da bude sastavni deo svake anestezije ili sedacije i on obuhvata pulsnu oksimetriju, EKG, kapnometriju, merenje arterijskog krvnog pritiska i klinički monitoring. On omogućava rano prepoznavanje komplikacija, njihovo pravovremeno lečenje i time i sprečavanje potencijalnih katastrofalnih posledica.
Ključne riječi: anestezija, hiruški zahvat, monitoring
Reč monitoring potiče od latinske reči moneo (monum, monitum) i podrazumeva kontinuirano praćenje vitalnih funkcija povređenog ili obolelog pacijenta. U širem značenju, odnosi se na sveukupno sagledavanje i praćenje stanja pacijenta (klinički, biohemijski i radiološki monitoring).
Gotovo svakodnevno dobijam pozive iz različitih klinika, i gotovo su pitanja uvek ista: "Imali smo rutinsku operaciju i koristli smo anesteziološki protokol XY koji već 10 godina koristimo bez problema. Pacijent je u toku operacije odjednom imao kardiorespiratorni arest. Koji od lekova je to mogao da uradi? Da li da menjam protokol?". Dokle god ne budemo mogli naše pacijente magijom ili psiholoskom hipnozom da anesteziramo, moraćemo da koristimo anestetike. Nije problem u anesteticima, već u osobama koje njima rukuju. Svaki anestetik dovodi do manjeg ili većeg kompromitovanja funkcija vegetativnog nervnog sistema organizma, od kojih su najbitnije kardiovaskualrne i respiratorne. Monitoringom tokom anestezije, procenjujemo stanje pacijenta i uticaj anestetika na organizam, tako da mozemo pravovremeno da započnemo intervensku terapiju poremećaja izazvanih anesteticima. Komplikacije nisu problem već je problem što se one ne prepoznaju dok se još može intervenisati. Onaj ko tvrdi da nema komplikacije tokom anestezije ih verovatno jednostavno nije video jer nije gledao ili ih nije prepoznao. Zanemarivanje i potcenjivanje monitoringa može biti jedan od glavnih razloga za uginuće pacijenta. Traganje za uzrokom nakon uginuća, često je neproduktivno. Pitanje koje sebi iskreno moramo postaviti je: Da li zaista nije bilo nikakvih naznaka da je pacijent u životinoj opasnosti koje su se mogle ranije uočiti, ili jednostavno nismo obratili dovoljno pažnje i zato prevideli početak komplikacije i toga postali svesni tek kada je pacijent imao kardiorespiratni arest? Moj odgovor je "Ne menjajte anestetike, menjajte navike. Pratite efekte anestetika koje ste dali, na vašem pacijentu".
Značaj monitoringa je da pomogne u održavanju homeostaze, upozori na promenu stanja pacijenta, pomogne u odluci za terapiju i da upozori na promenu u funkcionisanju aparata i sistema koji se koriste u sprovođenju anestezije i intenzivnog lečenja. Zahvaljujući alarmnim sistemima, te promene mogu da se ustanove mnogo pre nego što nastupe klinički znaci. Monitoring doprinosi smanjenju morbiditeta i mortaliteta, naročito u jedinicama intenzivnog lečenja i operacionim salama.
Monitoring moze biti klinički ili sa aparatima. Klinički monitoring se sastoji u praćenju opšteg stanja i vitalnih funkcija pacijenta kliničkim metodama: inspekcijom, palpacijom, perkusijom i auskutacijom, kao i u obradi i tumačenju ostalih podataka pacijenta (anamneze, rezultata biohemijskih analiza, radioloških i ultrazvučnih nalaza). Monitoring pomoću aparata podrazumeva upotrebu monitora za praćenje vitalnih funkcija pacijenta. Oni treba da budu jednostavni za primenu i kliničku interpretaciju registrovanih podataka, da su pouzdani u radu, da su sigurni u zaštiti pacijenata i osoblja od akcidentalnih povreda, da su jeftini, kao i da imaju efikasne alarmne sisteme uz mogućnost podešavanja graničnih vrednosti.
Monitoring može biti invazivni, poluinvazivni ili neinvazivni. Invazivni monitoring podrazumeva plasiranje monitorskih katetera, elektroda i sondi penetracijom kože ili sluzokože u krvni sud, telesnu šupljinu ili spinalni kanal, što kod neinvazivnog nije slučaj (perkutane elektrode za EKG, merenje krvnog pritiska manžetnom na podlaktici i dr.).
Poluinvazivni monitoring podrazumeva postavljanje sondi i katetera u šuplje organe bez povređivanja tkiva (kateterizacija mokraćne bešike, gastrična sonda, rektalno merenje temperature ili merenje telesne temperature u jednjaku).
Novim tehničkim mogućnostima se neprekidno menjaju, usavršavaju i dopunjavaju standardi monitoringa. Prvi uslov je, međutim, stalno prisustvo veterinara-anesteziologa koji je osposobljen da kontroliše, prati, pravovremeno uočava i tumači nastale poremećaje koje registruje i na koje upozorava monitoring kod pacijenta.
Monitoring kardiovaskularnog sistema
Monitoring kardiovaskularnog sistema spada u najčešće primenjivanu vrstu monitoringa i osnova je minimalnog monitorskog standarda. Obzirom da je tehnološki usavršen, da je većina aparata portabilna, da mogu da rade pomoću sopstvenog izvora električne energije (baterije) i da su zaštićeni od smetnji u radu, skoro redovno se primenuje i u preanesteziološkim uslovima, kao i tokom transporta pacijenta. To ima veliki značaj u smanjenju morbiditeta i mortaliteta u hitnim stanjima.
Značajan obim monitoringa kardiovaskularnog sistema može se ostvariti i bez upotrebe aparata — monitora sa minimalnom opremom (stetoskop) i sopstvenim čulima (palpacija, inspekcija, auskultacija).
Puls
Puls se najčešće palpira na femoralnoj arteriji (slika 1), mada se koriste i druge periferne arterije (a. radialis, a. dorsalis pedis) (slika 2). Palpacijom pulsa se određuju njegova frekvenca, punoća i ritmičnost.
Slika 1. Palpacija pulsa na a. femoralis psa

Slika 2. Palpacija pulsa na a. dorsalis pedis psa
Puls se može registrovati i automatski, digitalnim pletizmografom (deo pulsnog oksimetra; slika 3) koji putem promene intenziteta svetlosnog signala sa pulzacijom kapilara prikazuje puls u vidu talasa — krivulje. On se postavlja na vrh jezika pacijenata tokom anestezije (slika 4), ali kod "budnog" pacijenta na usnu, prepucijum kod pasa, uvo kod mačke ili rep kod glodara. Pulsni oksimetar automatski prikazuje pulsnu oscilaciju, mereći pritom i saturaciju hemoglobina kiseonikom (slika 5).
Aritmičan puls je kod velikih rasa pasa u najvećem broju slučajeva uzrokovan respiratornom sinusnom aritmijom, koja je kod njih normalan nalaz. Respiratorna sinusna aritmija nastaje zbog oscilacija u delovanju simpatikusa i parasimpatikusa na sinsuni čvor prilikom različitih faza disanja. Kod velikih pasa, respiratona sinusna aritmija je čak dobar znak, zbog toga što ukazuje na prevagu parasimpatikusa tokom udisaja, što znači da pas skoro sigurno nema srčano oboljenje, jer bi ga inače kompenzovao pojačanom aktivnošću simpatikusa tokom celog disajnog ciklusa.
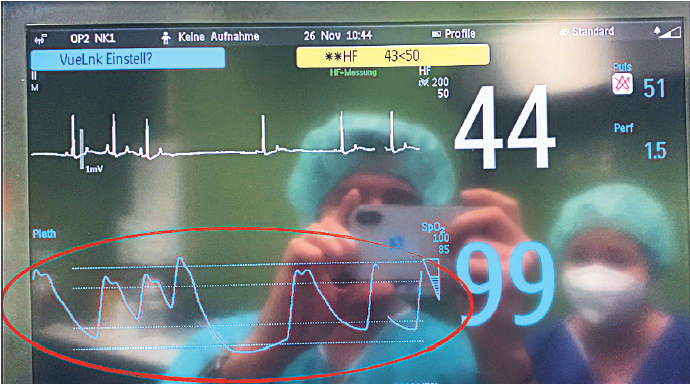
Slika 3. Registracija pulsa uz pomoć pulsnog oksimetra
Slika 4. Pletizmograf postavljen na jezik psa
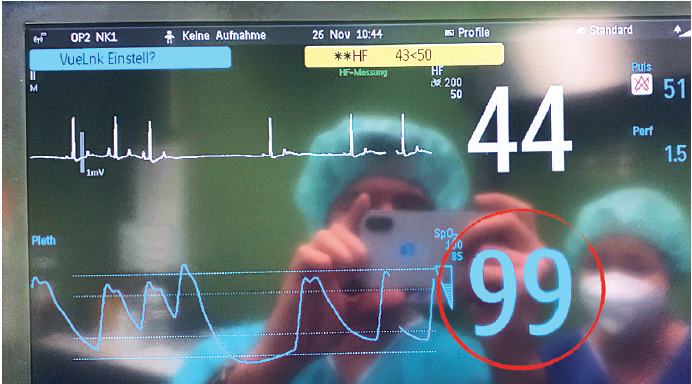
Slika 5. Zapis na pulsnom oksimetru
Postoji "nepisano" pravilo, da ukoliko je periferni puls opipljiv, srednji arterijski pritisak ima vrednost iznad 60 mm Hg. To je veoma bitno zbog toga što bubrezi ne mogu da vrše autoregualciju perfuzije ukoliko je srednji arterijski pritisak ispod 60 mm Hg. Prema tome, ukoliko je periferni puls opipljiv, verovatno je i perfuzija vitalnih organa zadovoljavajuća. Naravno, u ekstremnim stanjima kao što je sepsa, periferni puls se može palpirati, ali je perfuzija organa loša. Kod septičnih pacijenata se može palpirati periferni puls uprkos lošoj perfuziji jer je zbog masivne vazodilatacije dijastolni pritisak veoma nizak, tako da je pulsni pritisak (razlika izmedju dijastolnog i sistolnog) ipak dovoljan da se oseti pulzacija. Pri tome, srednji arterijski pritisak može biti manji od 60 mmHg.
Nemogućnost palpacije perifernog pulsa se uvek mora proveriti merenjem krvnog pritiska aparatom, zbog toga što bi dugotrajna hipotenzija mogla da dovede do katastrofalnih post-anestezioloških posledica kod pacijenta. U njih ubrajamo: akutnu bubrežnu insuficijenciju, slepilo (uglavnom reverzibilno) ili oštećenja centralnog nervnog sistema.
Elektrokardiografija (EKG)
Elektrokardiografija predstavlja registrovanje električne aktivnosti srca na površini tela (slika 6) i to je najčešće korišćeni monitoring kardiovaskularnog sistema aparatima. EKG daje podatke o frekvenci srčanog rada, ritmu, ishemiji miokarda, smetnjama u provođenju impulsa, poremećajima bilansa elektrolita i posledicama tih poremećaja na srčani rad. Međutim, EKG ne daje podatke o hemodinamskom stanju pacijenta i treba ga dopuniti hemodinamskim monitoringom. Ukoliko postoji pravilan EKG zapis na monitoru, to ne znači da srce zaista pumpa. Takvo stanje nastaje kod hipoksije miokarda i ekstremnih disbalansa elektrolita i naziva se elektro-mehanicko razdvajanje (engl. electro‑mechanical uncoupling) ili PEA (engl. pulseless electrical activity).
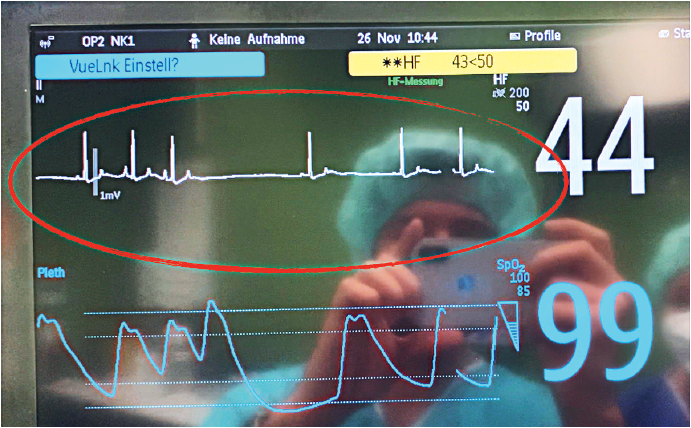
Slika 6. EKG zapis psa
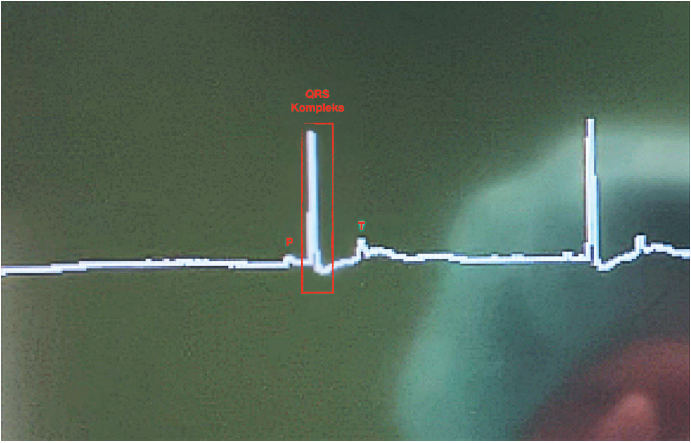
Slika 7. QRS kompleks
Normalan ritam srca je sinusni normo-frekventni ritam. Uvek postoji P zubac koji predstavlja depolariazciju pretkomora, P-Q interval predstavlja vreme prelaska impulsa preko AV cvora u komore, QRS kompleks depolarizaciju komora i na kraju T zubac repolarizaciju komora (slika 7). Repolarizacija pretkomora se ne vidi na normalnom EKG zapisu jer je prekrivena QRS kompleksom. Ukoliko postoje sve navedene karakteristike normalnog sinusnog ritma i srčana frekvenca je u fiziološkom opsegu, onda se takav ritam naziva normo-frekventan sinusni ritam. Ukoliko je morfologija EKG zapisa normalna, ali je srčana frekvenca usporena, onda se taj ritam naziva sinusna bradikardija. Ona ukazuje na pojačan tonus parasimpatikusa (lekovi, anestetici, vazo-vagalni refleksi). Ukoliko je morfologija EKG-a normalna, ali je frekvenca ubrzana, onda se radi o sinusnoj tahikardiji. Njeni najčesći uzroci su: bol, kompenzacija hipotenzije i lekovi iz grupe simpatikomimetika.
Merenje krvnog pritiska
Ovaj vid monitoringa takođe spada u osnovni monitoring kardiovaskularnog sistema. Može biti neinvazivni i invazivni. Neinvazivne metode podrazumevaju primenu pneumatske manžetne (slika 8) na podlaktici ili podkolenici i registrovanje krvnog pritiska pri ispuštanju vazduha iz napumpane manžetne pomocu doplera (slika 9; samo sistolni pritisak) ili oscilometrijski (slika 10).
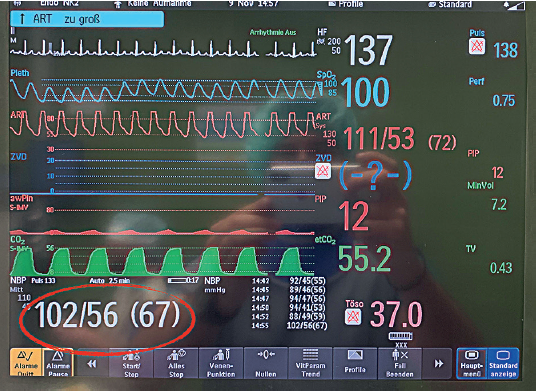
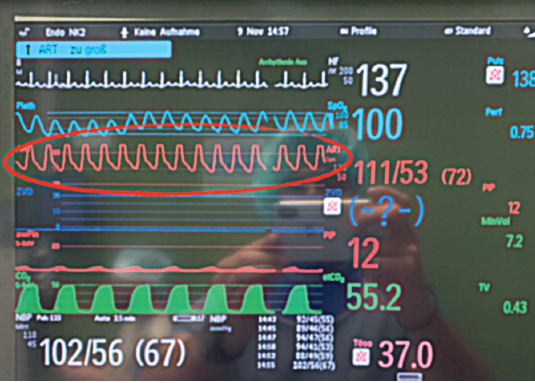
Invazivno merenje se vrši uvođenjem plastične kanile u arteriju (slika 11) i spajanjem sa sistemom cevčica i slavina preko transdjusera (koji pretvara mehaničku energiju krvi u električni signal). Signal se zatim kompjuterskim programom (softverom) obrađuje i očitava na monitoru (slika 12). Obzirom da je tromboza arterijskog krvnog suda najčešća komplikacija ove procedure, prilikom odabira krvnog suda mora se voditi računa i o kolateralnoj cirkulaciji. Iz tog razloga, a. dorsalis pedis (slika 12) predstavlja logičan izbor za kanulaciju zbog kolateralne cirkulacije koja može sprečiti kritičnu distalnu ishemiju u slučaju tromboze krvnog suda. U svakodnevnoj praksi se najčešće kanulira a. dorsalis pedis. Ukoliko nije moguća kanulacija a. dorsalis pedis, kanila se može plasirati i u a. radialis. Kod kunića se kanila plasira u centralnu ušnu arteriju (slika 13). Merenje je kontinuirano i dobijaju se vrednosti sistolnog, dijastolnog i srednjeg arterijskog pritiska (slika 14). Primenjuje se kod očekivanih naglih promena krvnog pritiska (operacija feohromocitoma), kod rizičnih pacijenata (šok, multiorganska insuficijencija), a postoji i mogućnost čestog uzimanja uzorka arterijske krvi za gasne analize.
Slika 8. Pmeumatska manžetna na podkolenici psa

Slika 9. Doppler
Slika 10. Oscilomerijska registracija arterijskog krvnog pritiska
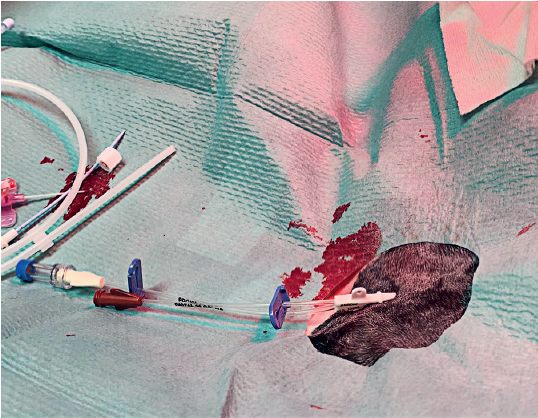
Slika 11. Uvođenje plastične kanile u arteriju psa
Slika 12. Arterijski pritisak
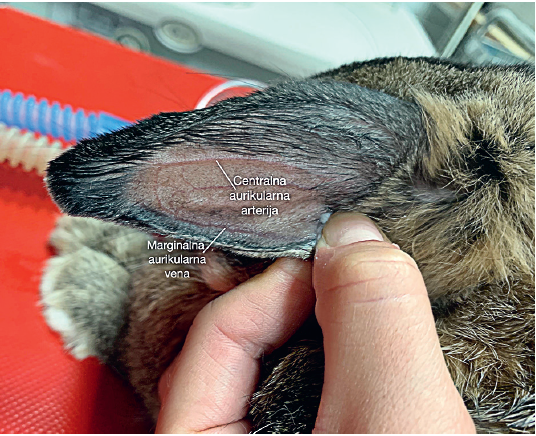
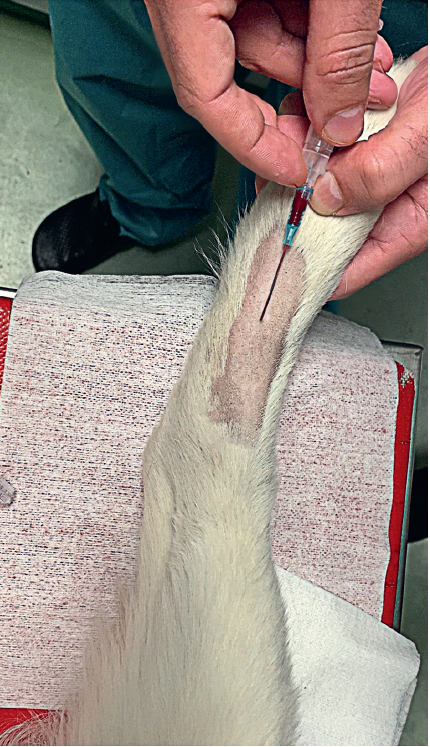
Slika 13. Centralna ušna arterija kunića

Slika 14. Sistolni, dijastolni i srednji arterijski pritisak
Težnja anesteziologa je da održi srednji krvni pritisak (engl. mean arterial pressure — MAP) iznad 60 mm Hg, kako bi osigurao adekvatnu perfuziju vitalnih organa. Vrednost srednjeg arterijskog pritiska ispod 60 mm Hg se naziva hipotenzija, dok vrednosti MAP iznad 130 mm Hg predstavljaju hipertenziju. Za razliku od humane medicine, hipertenzija je izuzento retka u veterinarskoj anesteziji. Naši pacijenti ne podležu aterosklerotičnim promenama ili ne žive dovoljno dugo da bi ih razvili, a one su osnovni uzrok za hipertenziju kod ljudi. Ako je prisutna kod naših pacijenata u anesteziji, hipertenzija je najčesći znak bola, površne anestezije ili čak "Cushing" refleksa. Ovaj refleks je indikator postojanja intrakranijalnog procesa (intrakranijalne mase il intrakranijalno krvarenje) i uvek se javlja zajedno sa refleksnom bradikardijom. Pacijent ima hipertenziju i usporen rad srca.
Prema tome, hipotenzija je jedna od najčesćih komplikacija tokom anestezije i nastaje iz različitih razloga kao što su: dehidracija, hipovolemija ili preduboka anestezija. Kontinuirani monitoring arterijskog pritiska omogućava pravovremeno uočavanje hipotenzije i njeno lečenje, kako bi se izbegle moguće katastrofalne post-anesteticke posledice usled hipoperfuzije vitalnih organa.
Određivanje vremena punjenja kapilara
Vreme punjenja kapilara (engl. capillary refill time — CRT) po pravilu treba da bude manje od 2 sekunde. Bledilo sluzokoža i smanjen CRT mogu da se pojave kao rezultat periferne vazokonstrikcije, smanjene perfuzije ili anemije. Cijanoza ukazuje na hipoksiju, tamno crvena boja sluznica na hiperkapniju, dok su žute sluznice simptom žutice.
Centralni venski pritisak
U slučaju velikog gubitka krvi, srčane slabosti ili kod poremećaja u bilansu telesnih tečnosti, centralni venski pritisak predstavlja odličan parametar za određivanje i doziranje terapije tečnostima.
Slika 15. Centralni venski kateter
Kateter koji je povezan sa sistemom za merenje pritiska se uvodi kroz v. jugularis do ušća kranijalne šuplje vene (slika 15). Vrednost se određuje u cm H2O ili mm Hg. Normalni centralni venski pritisak kod pasa i mačaka ne sme da bude veći od 8 cm vodenog stuba. Vrednosti veće od 8 cm H2O ukazuju na slabost desne strane srca, optrećenje tečnostima (engl. fluid overload) ili portalnu hipertenziju. Klinički, povećanje centralnog venskog pritiska dovodi do distenzije jugularne vene, neretko sa pulzacijama koje se prenose do kranijalne trećine njenog cervikalnog dela.
Monitoring funkcije respiratornog sistema
Monitoring funkcije respiratornog sistema spada u najvažniji monitoring vitalnih funkcija u toku anestezije i u toku lečenja u jedinicama intenzivne nege, posebno kod pacijenata koji su na veštačkoj (mehaničkoj) ventilaciji.
Cilj monitoringa je procena funkcionalnog stanja ovog sistema, jer od toga zavisi i njegova osnovna uloga u održavanju homeostaze. On se sastoji u kliničkom praćenju, proceni efikasnosti razmene gasova u plućima i proceni parametara funkcija mehaničke ventilacije.
Kliničkim pregledom se prate frekvenca, dubina i ritam disanja, boja sluzokoža, paradoksalno disanje i disanje uz upotrebu rezervne disajne muskulature (npr. pojačano abdominalno disanje). Auskultacijski nalaz dopunjuje kliničko posmatranje. Utvrđuje se izjednačenost disanja iznad oba plućna krila, nečujnost disanja, propratni nalaz usled infekcije, prisustvo sekreta i nastanak spazma.
Procena efikasnosti gasne razmene se vrši pulsnom oksimetrijom, kapnometrijom i gasnim analizama arterijske krvi.
Pulsna oksimetrija
Pulsna oksimetrija daje podatke o saturaciji hemoglobina kiseonikom (SpO2). Pulsni oksimetri su u širokoj kliničkoj upotrebi, kod pacijenta svih starosnih grupa i njihova osnovna namena je da detektuju hipoksiju. Odsustvo pulsnog talasa tokom ekstremne hipotenzije ili hipoperfuzije limitira mogućnost ovih uređaja da tačno kalkulišu vrednosti SpO2. Normalne vrednosti su veće od 96%. Vrednosti manje od 95% su znak osrednje repiratorne insuficijencije, a vrednosti manje od 80% su znak teške respiratorne insuficijencije. Metod je fotoelektrični i sastoji se u apsorpciji crvenog svetla od strane oksigenisanog i redukovanog hemoglobina.
Kod anesteziranih pacijenata se oksimetar u vidu štipaljke najčešće postavlja oko jezika (slika 4). Na tačnost merenja mogu uticati različita fiziološka i tehnička ograničenja kao što su: prisustvo methemoglobina (određeni lekovi kod mačaka mogu da izazovu methemoglobinemiju) i karboksi-hemoglobina u krvi, zatim boje sluzokože (treba izbegavati pigmentisane delove) i sunčevo svetlo (npr. tokom transporta pacijenta). Na tačnost merenja SpO2 posebno utiče istovremena upotreba elektrokautera. Pulsni oksimetri, snabdeveni sopstvenim baterijskim napajanjen su nezaobilazni, kako u predhospitalnom zbrinjavanju, tako i u intra i interhospitalnom tretmanu pacijenata.
Postoje izvesna ograničenja pulsnog oksimetra kod pacijenata sa teškom anemijom. Pulsni oksimetar samo daje informacije koliko je hemoglobina u arterijskoj krvi zasićeno kiseonikom ali ne i o tome da li organizam ima dovoljno kiseonika na raspolaganju. Kod pacijenata sa teškom anemijom (Hct <20%) pulsni oksimetar će dati odlične vrednosti (>95%) jer će tih "par eritrocita" u cirkulaciji biti brzo zasićeno kiseonikom, ali je kod tih pacijenata ukupna količina hemoglobina nedovoljna, pa je samim tim i količina kiseonika koja je transprtovana pomoću hemoglobina nedovoljna. Dobro je ako pulsni oksimetar pokazuje odgovarajuće vrednosti, ali se uvek moramo pitati da li pacijent ima dovoljno ukupnog hemoglobina. Najlakša i najbrža metoda (merenje traje 5 minuta) da se dobije indirektan uvid o količini hemoglobina je određivanje hematokritske vrednosti. Vrednosti ispod 22% treba interpretirati kao klinicki relevantnu hipohemoglobinemiju, dok vrednosti ispod 18% predstavlja tešku hipohemoglobinemiju i zahtevaju urgentnu transfuziju.
Kapnometrija / Kapnografija
Kapnometrija/kapnografija je najbolja metoda monitoringa alveolarne ventilacije i daje informaciju o tome da li pacijent "dovoljno diše". Kapnometrija je kontinuirano praćenje koncentracije ugljen dioksida (CO2) tokom inspirijuma i ekspirijuma infracrvenim analizatorom. Kapnografija predstavlja kontinuirano praćenje kapnograma pacijenta grafičkom krivuljom ugljen-dioksida (slika 16). Normalna kapnografska krivulja se sastoji iz četiri faze. Koncentracija CO2 je najveća na kraju ekspirijuma odnosno na kraju četvrte faze ekspirijuma — ET (engl. end tidal) CO2 (slika 17). Normalne vrednosti ETCO2 se kreću od 30 do 45 mm Hg. Ukoliko nema ponovnog udisanja ugljen dioksida, nakon završetka ekspirijuma, vrednosti CO2 se vraćaju na nulu. U idealnim okolnostima, vrednosti ETCO2 približno odgovaraju vrednostima parcijalnog pritiska ovog gasa u arterijskoj krvi i reflektuju stanje i promene u respiratornoj komponenti acido-baznog statusa.
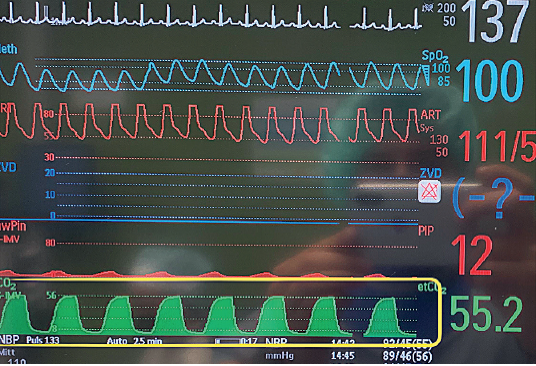
Slika 16. Kapnogram pacijenta
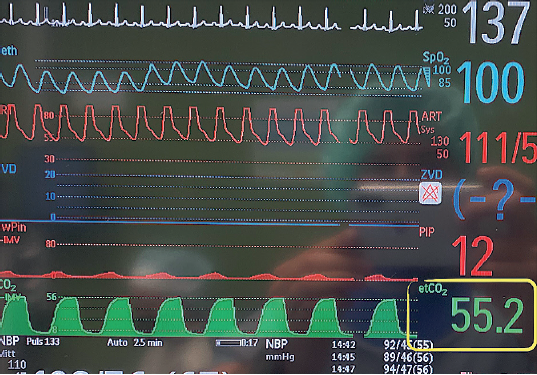
Slika 17. Najveća koncentracija CO2
Kapnografija je esencijalna metoda koja ukazuje na pogrešno plasiranje endotrahealnog tubusa. Prisustvo tri uzastopne kapnografske krivulje nakon endotrahealne intubacije ukazuje da se tubus nalazi u disajnom putu. Sa druge strane, iznenadni pad ETCO2 na vrednosti blizu nule, sa istovremenim iščezavanjem kapnografske krivulje sa monitora ukazuje na potencijalno životno-ugrožavajuće stanja kao što su: srčani zastoj, plućna tromboembolija ili na ekstubacuju pacijenta ili dislokaciju endotrahealnog tubusa u ždrelo ili jednjak. Tokom kardiopulmonalne reanimacije, pojavljivanje kapnografske krivulje ukazuje na ponovno uspostavljanje cirkulacije i tkivne perfuzije. Povećanje koncentracije CO2 (hiperkapnija) nastaje iz endogenih (nedovoljna ventilacija pluća, povećana proizvodnja ili otežana eliminacija) ili egzogenih uzroka (npr. pneumoperitoneum sa CO2 u laparoskopskoj hirurgiji). Smanjenje koncentracije (hipokapnija) je najčešće posledica alveolarne hiperventilacije. Sam izgled kapnografske krivulje takođe može ukazivati na specifičnosti poremećaja gasne razmene u plućima. Tako, na primer, sporije nastupanje ekspiratornog platoa ukazuje na hroničnu opstruktivnu bolest pluća ili na akutnu opstrukciju disajnog puta kao što je ona kod bronhospazma.
Gasne analize arterijske krvi
Analizom gasova u arterijskoj krvi određuju se parcijalni pritisci kiseonika PO2 (90–110 mm Hg), ugljendioksida PCO2 (34–45 mm Hg), koncentracija jona vodonika pH (7,36–7,44), saturacija hemoglobina kiseonikom SpO2 (96–100%), oksiformni kapacitet krvi (Ht), koncentracija bikarbonata NaHCO3 (24–26 mmol/L), vrednosti baznog deficita odnosno ekcesa (±2–4 mmol/L) i anjonske praznine (10–12 mmol/L) (slika 18). Moderni gasni analizatori, osim pomenutih parametara, mogu meriti koncentraciju standardnih elektrolita u krvi i određivati vrednosti glukoze i laktata. Vrednosti laktata (0,5–2 mmol/L) su odličan indikator tkivne perfuzije. Dinamičko merenje ovih parametara omogućava kompletno sagledavanje obe komponente acido-baznog statusa (metabolička i respiratorna). Česte gasne analize su neophodne za praćenje kritično obolelih pacijenata, kao što su oni u septičkom i hipovolemijskom šoku i oni koji se nalaze na mehaničkoj ventilaciji. Uspešna korekcija parametara ukazuje na pravilan terapijski kurs.
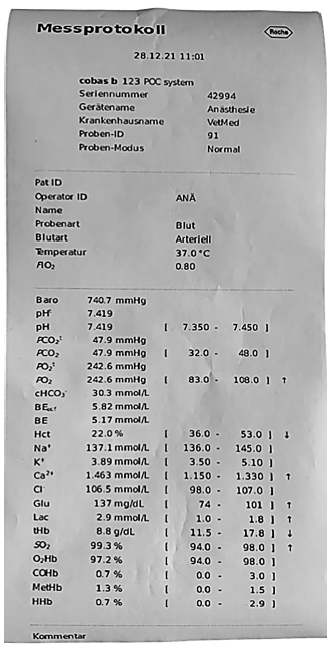
Slika 18. Rezultati gasne analize krvi
Monitoring veštačke ventilacije
Kod pacijenata na veštačkoj (mehaničkoj) ventilaciji prate se parametri plućne ventilacije: respiratorni volumen, pritisci u disajnim putevima, frekvenca disanja, vremenski odnos inspirijuma i ekspirijuma, kao i koncentracija O2 u inspiratornoj smeši gasova (FiO2) (slika 19). Moderni ventilatori pružaju mogućnost dinamičkog praćenja respiratorne funkcije kontinuiranim praćenjem ETCO2, volumetrijske kapnografije, plućne komplajanse i rezistencije.
Najbitniji pritisci u disajnim putevima su takozvani "PIP" i "PEEP".
PIP (engl. peak inspiratory pressure) predstavlja najvišu tačku pozitivnog pritiska u plućima tokom mehaničkog (uz pomoć ventilatora ili manuelno — ambu bag) zadatog inspirijuma. Vrednosti za PIP su kod mačaka i malih pasa 10 cm H2O, a kod pasa (zavisno od veličine) 13–15 cm H2O. Svakako PIP ne bi smeo da pređe 15 cm H2O kod mačka ili 20 cm H2O kod pasa. Ukoliko se koristi volume‑control‑ventilation i PIP je iznad dozvoljenih vrednosti, pacijent ima restriktivni problem ventilacije. Mogući uzroci su pneumotoraks, edem pluća, fibroza pluća ili pneumonija.
PEEP (engl. positive end expiratory pressure) je pritisak koji ostaje u plućima (alveolarni pritisak) na kraju ekspirijuma. PEEP je "zadužen" da i nakon ekspirijuma alveole ostanu otvorene i tako omoguće razmenu gasova i tokom respiratorne pauze. Kod malih životinja, PEEP nije neophodno podesiti kod rutinskih abdominalnih operacija i ekspiratorna valvula anestezioloske mašine sama pravi PEEP od 1–2 cm H2O. PEEP je bitan parametar kod pacijenata na vestačkoj ventilaciji na intenzivnoj nezi ili tokom torakalne hirurgije, kako bi se sprečio kolaps alveola. Ukoliko pacijent ima povišene PEEP vrednosti, a da mi to nismo zadali mašini za ventaliciju, to znači da on ima intrinzičan PEEP (nazvan i auto-PEEP) što se često viđa kod pacijenata sa astmom ili hroničnom opstruktivnom bolešću pluća. Principijalno je pravilo da anesteziolog održava PEEP što nižim kako bi smanjio njegov uticaj na krvni pritisak.

Slika 19. Parametri plućne ventilacije
Veliku bezbednost u kontroli ovih parametara omogućavaju alarmni sistemi koji upozoravaju na svako odstupanje od fizioloških odnosa, odnosno programiranih vrednosti.
Monitoring bubrežne funkcije
Ovaj vid monitoringa se svrstava u monitoring kardiovaskularnog sistema, zbog toga što funkcija bubrega u osnovi zavisi od adekvatne perfuzije. Indirektno, on omogućava procenu perfuzije i drugih vitalnih organa. Sastoji se u praćenju satne i dnevne diureze uvođenjem urinarnog katetera u mokraćnu bešiku. Zadovoljavajuća satna diureza iznosi 1–2 ml/kg. Takođe može da bude pokazatelj adekvatne nadoknade cirkulišućeg volumena kod hipovolemičnih bolesnika.
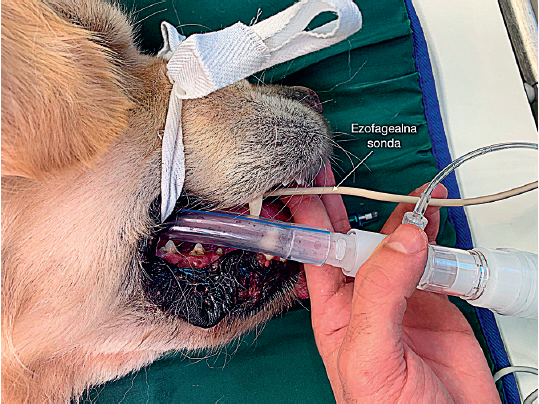
Slika 20. Ezofagealna sonda

Slika 21. TOF guard uređaj
Monitoring telesne temperature
Temperatura se meri termometrima u ezofagusu (slika 20), rektumu, pa čak i specijalnim uređajima u uhu. Upoređivanje razlike centralne (ezofagealne) i periferne temperature može biti od koristi u proceni tkivne perfuzije.
Monitoring neuromuskularnog bloka
Upotreba misićnih relaksanasa je najčešća u oftalmološkoj hirurgiji životinja. Kako je optimalan stadijum generalne anestezije karakterisan odsustvom palpebralnog refeksa i konvergiranim očnim jabučicama, anesteziolog mora da, upotrebom mišićnih relaksanasa, "centralizuje oko" tako što će da parališe mišiće očne jabučice. Nazalost, ne postoji mišićni relaksans koji specifično deluje samo na misiće očne jabučice, tako da se moraju svi skeletni mišici paralizovati.
Mišićni relaksansi izazivaju reverzibilnu paralizu poprečno-prugaste muskulature i dijafragme.
Najčešće se koriste nedepolarizajuci mišicni relaksnsi kao sto je rokuronijum u dozi od 0,3 mg/kg intravenski. Mora se imati u vidu da od momenta kada ubrizgamo mišićni relaksans, pacijent gubi sposobnost pomeranja kao i samostalnog disanja. Pacijent treba da se nalazi u optimalnoj dubini anestezije kako ne bi bio budan, a paralizovan. Dodatno, zbog nemogućnosti pacijenta da samostalno diše, on treba da bude na mehanickoj ventilaciji.
Na kraju operacije i anestezije, mora doći do potpunog oporavka funkcije muskulature uz primenu antidot terapije (Sugamadex) ili otkazivanja efekta relaksansa. Da bi znali da li je pacijent sposoban da diše, kada prekinemo dovod anestetika, moramo pratiti takozvani "stepen oporavka" od mišićnog relaksnsa koji se procenjuje klinički ili upotrebom perifernog nervnog stimulatora.
Klinički testovi su manje sigurni (npr. spontani disajni pokreti), zato što ako pacijent diše, to ne znači da diše dovoljno frekventno i duboko. Sigurne podatke o stepenu neuromuskulatornog bloka i oporavku daje primena perifernog nervnog stimulatora (slika 21). Monitoring se sastoji u stimulaciji dostupnog nerva (najčešće n. peroneus) i posmatranju odgovora efektorne grupe mišića. Postavljaju se dve stimulacione i dve registracione elektrode. Vrste električnih stimulacija mogu da budu pojedinačne, tetanične ili kao serija od četiri uzastopne stimulacije (TOF).
Monitoringom neuromuskularnog bloka smanjuje se mogućnost ozbiljnih poremećaja disajne funkcije zbog njegovog zadržavanja nakon anestezije i ekstubacije.
Neuromonitoring
Aktivnost i funkcije mozga tokom anestezije se mogu pratiti pomoću različitih uređaja (aparata) kao sto su BIS monitoring, EEG, evocirani potencijali (EP) i dr. Osim monitoringa aktivnosti mozga, može se meriti i intrakranijalni pritisak kod pacijenata gde postoji sumnja da je on povišen, kao što je to kod pacijenata sa intrakranijalnom masom ili intrakranijlnim krvarenjem.
Da li nam monitoring aparatima zaista treba tokom rutinskih ne-neuroloskih operacija? Odgovor je jasno: NE. Klinički monitoring aktivnosti i funkcija mozga, pa time i dubina anestezije se može lako, jeftino i efikasno pratiti klinički. Klinički monitoring podrazumeva proveru određenih refleksa kao sto su: pedalni refleks, kornealni refleks, refleks gutanja, laringealni refleks, analni refleks, pupilarni refleks i položaj očnih jabučica. Da li su nam svi ovi refleksi potrebni kako bi odredili dubinu anestezije? Naravno da NE. Za to bi nam bila potrebna jedna osoba koja bi samo to radila tokom hiruškog zahvata. Pitanje bi bilo i: Kako bi rožnjača izgledala kada bi svaka 2 minuta provocirali kornealni refleks? Za procenu dubine anestezije su nam suštinski potrebna dva refleksa, a to su položaj očnih jabučica i palpebralni refleks. Položaj očnih jabučica i palpebralni refleks se mogu interpretirati na sledeći način:
- Površna anestezija: Očne jabučice konvergirane/palpebralni refleks pozitivan.
- Optimalna dubina anestezije: Očne jabučice konvergirane/palpebralni refleks negativan.
- Preduboka anestezija: Očne jabucice centralno postavljene/palpebralni refleks negativan.
Literatura:
1. Dugdale AH, Beaumont G, Bradbrook C, Gurney M, 2020, Veterinary Anaesthesia: Principles to Practice, 2nd ed., John Wiley & Sons Ltd., Oxford.
2. Grimm KA, Lamont LA, Greene SA, Tranquilli WJ, Robertson SA, 2015, Veterinary Anesthesia and Analgesia. 5th ed., John Wiley & Sons Inc., Pondicherry.